В области в операциях на сердце нуждаются 400 детей. Реальное число больных куда больше – многие годами не знают о своём диагнозе, в сёлах нет кардиологов. Часть родителей, даже зная о болезни, отказываются от операции: не хотят терять пособия по инвалидности.
В области в операциях на сердце нуждаются 400 детей. Реальное число больных куда больше – многие годами не знают о своём диагнозе, в сёлах нет кардиологов. Часть родителей, даже зная о болезни, отказываются от операции: не хотят терять пособия по инвалидности.
Жизнь или пособие?
Кардиохирургическое отделение в медцентре медуниверситета заработало 5 лет назад, но операции здесь делали преимущественно взрослым. Детей направляли в Астану.
– В прошлом году здесь оперировали около 20 детей, 90 – в Астане, – говорит завотделением кардиохирургии медцентра ЗКГМУ Берик Касымов. – У нас не было отделения детской кардиохирургии. После открытия областной больницы часть взрослых больных направляют туда, и 12 коек мы смогли освободить для детей. Отделение заработало с апреля. В операциях на сердце в области нуждаются около 400 детей со сложными и простыми пороками. На учёте состоят 750, но реальное число больных детей куда больше. Долгое время они остаются не диагностированными – в селах нет кардиологов.
Самый частый порок у детей, по словам врача, дефект межжелудочковой перегородки. Если его не закрывать, у ребёнка может воспалиться внутренняя оболочка сердца, что очень опасно.
– Но часть родителей отказываются от операции, – говорит Касымов. – В Байганинском районе есть девочка, ей 12 лет, у неё 4 порока (в медицине это называется тетрадофалло), и мать категорически отказывается делать операцию: она потеряет пособие по инвалидности. Между тем порок у ребёнка может привести к гипоксии всех органов и их изменениям, включая головной мозг. Дальше – энцефалопатия, сердечная недостаточность и летальный исход. Мы долго беседовали с этой мамой, но на операцию она так и не согласилась.
К сердцу через лёгкое
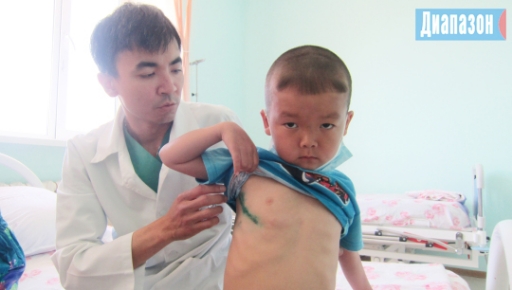
– Операции мы проводим щадящим методом, – говорит завотделением детской кардиохирургии Ануар Досмагамбетов. – Стандартный метод – распил груди. Мы же заходим между ребер. Дефект межжелудочковой перегородки ушиваем, ставим синтетический протез. Шов на теле при заходе между ребер остается едва заметный. У оперированных детей примерно через год инвалидность снимают. Они могут заниматься физкультурой, танцами, жить полноценной жизнью. Сейчас мы оперируем детей свыше 6-7 килограммов, со временем хотим перейти на новорождённых. При дефектах магистральных артерий они умирают ещё в роддомах. В норме аорта отходит от левого желудочка, легочная артерия – от правого. При тяжелых пороках бывает наоборот. Нет смешивания крови, и дети погибают. На операцию в Астану их не довезти. Даже дети постарше месяцами ждали очереди в столичные клиники. До 3 месяцев они стояли в очереди на УЗИ сердца. Его делают не везде. Очень важно, чтобы этим занимался кардиолог, но специалистов не хватает. В аулах многие и не знают, что у них порок. Он проявляется, но врачи не знают, с чем связать симптомы. В районах не хватает кардиологов, нет оборудования для обследования.
Когда моторчик больше не шумит
В кардиохирургии мы встретили родителей, чьи дети стали одними из первых пациентов нового отделения. Спустя месяц после операции они пришли на проверку.
– Дочери 4 года. О том, что у неё порок межсердечной перегородки, мы узнали год назад. Сердце с кулачок, а в нём дырка 2,5 см, – рассказывает Зара Ордабаева. – Педиатр услышала шумы, нас направили на УЗИ. В частной клинике сказали, что шумы пройдут, мы и ходили. Не знаю, чем бы все закончилось, если бы во время медкомиссии мы не попали к кардиологу. Она без УЗИ, просто приложив руку к сердцу, заподозрила у ребёнка порок. 21 апреля Риану оперировали. Через 3 дня она уже бегала. Я благодарна всей команде врачей, которые её лечили.
Даяне 3 года. Дефект межжелудочковой перегородки ей поставили ещё при рождении. Девочка, по словам мамы, не набирала вес, плохо ела, часто простужалась, у неё была одышка. Дефект увеличивался с каждым годом, а делать операцию родители боялись. Месяц назад они всё-таки решились, сейчас девочка идёт на поправку.
– Аяну Наурызбаеву мы сделали сразу 3 операции, – говорит Ануар Досмагамбетов. – У него было два порока. Пока был под наркозом, сделали ещё и обрезание.
После операции главное условие – ограничение жидкости. В жару удержать от этого детей очень сложно, и каждая из мам с тревогой ждала, что после УЗИ скажет кардиолог. В тот день, когда в отделении был «Д», ни у кого из маленьких пациентов проблем не обнаружили. С облегчением после этого вздыхали не только мамы, но и врачи.
Каждый день в детской кардиохирургии оперируют по 2-3 ребёнка. Операции длятся до 8 часов. Сердце ребёнка на это время отключают, за него работает аппарат. Над маленьким пациентом «колдуют» 11 человек – кардиохирурги, реаниматологи, перфузиолог, операционные сестры. И каждый из них делает все, чтобы сердечко мальчика или девочки забилось снова.

Операция при пороке сердца обходится государству от 2 миллионов тенге и выше.
При некоторых заболеваниях детям ставят искусственный клапан сердца. Его стоимость около 3 тысяч долларов.
За 2 месяца в детском кардиохирургическом отделении провели 30 оперций. С 2009 года – около 200, из них 100 сложных.























